陈仁辉医生的科普号
- 精选 写给喉癌患者——喉癌术后康复需注意什么?
喉具有呼吸、吞咽和发音三大功能,喉癌患者术后康复实际上就是这三大功能的恢复。 喉癌常有开放切除和经口支撑喉镜激光切除两大类手术。 其中激光切除主要针对早期喉癌,患者术后第一天就可以恢复半流质饮食,因为没有气管切开,呼吸功能也正常如故。由于切除了部分声带,术后发音沙哑无力,但一般在术后两周到一个月左右就可恢复部分嗓音,足以日常交流。 但开放手术,主要是部分喉切除患者,也即是常说的保喉患者,术后康复相对比较缓慢。这里主要讲述喉部分切除术后康复需注意哪些:一、术后住院期间: 喉癌术后一般需要住院观察9-12天,这段时间,由于气管切开,留置气管套管,患者咳嗽比较严重。对于咳嗽,主要还是一个适应的过程,随着伤口修复,误吸及返流减少,一般在术后一周左右,患者咳嗽可大大缓解。同时,我们在5-7天,会给患者更换更便于咳痰的金属气管套管,可有效减少咳嗽。 住院期间第二问题就是进食。由于术后留置鼻饲管,术后第一天开始护士会开始经鼻饲管给患者进食,鼓励小量多餐,多给蛋白粉,以补充营养,促进康复。一般部分喉切除患者,会在术后10-12天,根据术中修复的情况,让患者尝试经口进食团块食物,如果不呛咳,就可以拔除鼻饲管,改经口进食。先进团块固体饮食,继而半流食饮食,最后流质饮食。同时,患者可以出院。二、出院后到术后第一个月门诊第一次复诊: 出院时患者保留气管套管,以保证气道通畅安全。患者回家后,要按照住院期间的要求,每天更换两次气管套管的内管芯,以避免痰痂堵塞气管套管,引起窒息。另外,在家建议使用雾化器,保持空气湿度。术后第一个月复诊,做纤维喉镜或喉动态镜检查,看皮瓣情况,及喉结构是否适合拔出气管套管。如果患者康复良好,我们会给个栓子让患者在家堵管1-2天后,住院拔除套管,并观察一晚。若无呼吸困难,就度过第二个难关。三、后续门诊随访: 拔除气管套管后,患者基本恢复正常生活,声音虽然较常人沙哑一些,但可满足日常交流。后续要求每三个月回医院随访一次,每次复诊会做纤维喉镜或喉动态镜检查,嗓音评测,其中每半年复查一次喉磁共振。术后两年后,改为每半年随访一次。 最后,对于全喉切除患者,喉切除后,气道和消化道分开,术后反而不出现误吸呛咳。我们会在术后12-14天,做食道泛影葡胺造影检查,若无漏,就拔除鼻饲管,恢复经口进食。全喉术后嗓音可以通过电子喉,或食道音得以恢复,可以满足日常简单口头交流。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科9098人已读 - 精选 腺样体肥大与小儿鼾症
很多小朋友在晚上睡觉时打呼噜,很多家长以为小朋友打呼噜是睡得香,实际上常常隐匿着一种疾病——小儿鼾症。小朋友们夜间睡觉有鼾声,伴有间断的呼吸暂停,憋气,会导致夜间睡眠缺氧,影响小朋友发育,同时白天精神萎靡、学习注意力不集中。因此,小朋友长期睡眠打鼾,需及时到医院检查。问题1:小朋友们打呼噜有哪些原因?如果小朋友们扁桃体肥大、腺样体肥大、或是慢性鼻炎、鼻息肉引起的鼻塞等,那么睡觉时最容易打呼噜了。其中最常见的就是腺样体肥大。小朋友抵抗力弱,经常感冒,导致腺样体炎症而变得肥大,堵塞呼吸道,引起呼吸不畅,孩子便张口呼吸,气流经过狭小的呼吸道,也引起呼噜声。腺样体(也称为增殖体)是位于鼻腔后面鼻咽顶的一团淋巴组织,也称为咽扁桃体,它和扁桃体一样,主要起防御细菌,病毒等入侵我们身体的。小朋友出生后,腺样体生长发育活跃,到六、七岁时达顶峰,进入青春期后逐渐萎缩退化,成人时基本消失。问题2:小朋友腺样体肥大,除了打呼噜,还有会其他的不舒服?1.腺样体肥大会堵塞咽鼓管,咽鼓管是耳朵的通气管,堵塞后有些小朋友会感觉耳朵闷,发胀感,听东西不清楚或有响声等,这就要当心可能出现中耳炎了。2.腺样体肥大堵塞了后鼻孔,鼻水被堵在鼻腔,引起鼻炎,特别是小朋友老是流脓涕,吃药老不好,就要小心鼻窦炎啦!3.小朋友们长期张嘴呼吸,难以对空气进行加温、加湿和过滤,容易发生咽喉炎、支气管炎等上呼吸道感染呢!4.呼吸不畅还会影响胸廓正常发育哦!5.若小朋友们如果经常张口呼吸,影响夜间睡眠,会导致促进小儿生长发育的生长激素分泌异常,因此,患鼾症的小儿由于睡眠质量差,达不到深度睡眠,普遍会出现身材矮小、智力发育障碍、注意力不集中、烦躁多动、不爱学习等现象;6.长期用口呼吸,导致睡眠时口腔内压力不足,引起患儿面颅骨发育异常,造成面部畸形,面部被拉长、突牙、牙齿不整齐,医学上称之为“腺样体面容”,长大后就没那么帅咯!问题3:打呼噜怎么知道是不是腺样体肥大引起的呢?以前常用拍X线片或者CT的方法,确定腺样体肥大堵塞后鼻孔的程度,现在为了避免小朋友射线暴露,现在普遍使用小儿鼻内镜检查。小小的镜子伸入鼻腔,表麻后一点痛都没有,很多小孩都能配合检查。内镜检查更直观的了解腺样体肥大程度,便于评估是否需要手术。四、哪些情况下需要做腺样体切除手术能?如果检查发现腺样体中到重度阻塞后鼻孔,并且有睡觉时打呼噜,张口呼吸,鼻窦炎或中耳炎反复发作,有时甚至呼吸暂停,那首先考虑手术治疗。五、腺样体手术有没有什么后遗症?很多家长听到几岁大的小朋友要做手术,担心是肯定的,接下来我们一一为您解答,解除您的疑虑。1.手术要怎么做,会不会留疤?手术在小朋友们睡着情况下进行,面部没有任何切口,是用一个很细的镜子从嘴边进入,在电视屏幕上看到肥大的腺样体后,用微创切割刀头将其切除,不会影响到外观。2.切除腺样体扁桃体会不会破坏小朋友的免疫功能?腺样体、扁桃体是人体咽淋巴环的重要组成部分,正常情况下人体免疫细胞在这里接触外界物质,变得成熟。人体除了腺样体扁桃体还有其他咽淋巴组织,可以代偿腺样体扁桃体的功能,切除腺样体扁桃体不会破坏小朋友免疫功能。而且腺样体扁桃体炎疾病状态时会产生许多病态免疫细胞,并不能很好的保护身体。肥大的腺样体扁桃体堵塞气道,引起呼吸暂停、中耳炎、鼻窦炎,危害已大过受益,需要及时切除。因此,医生在检查腺样体肥大时,还会检查扁桃体,对于肥大的扁桃体建议同时切除。3.这么小做全身麻醉安全吗?会不会影响小朋友的智力?随着麻醉医生水平提高,新的麻醉药物和设备的使用,现在小朋友做全麻手术已经是非常安全的啦,而不少家长认为全身麻醉会影响到小孩的智力,其实这是没有任何科学依据的。4.合并有中耳炎时要不要处理?长期中耳炎中耳积液会破坏小朋友听力,影响学习和听觉的发育,因此,术前医生还会排查小朋友是否有中耳炎,若合并中耳炎,手术时还会用很细的针抽掉小朋友耳朵里的积液,必要时还在耳朵里留一条很细的通气管,等小朋友完全康复后,再取出通气管。本文系陈仁辉医生授权好大夫在线(www.haodf.com)发布,未经授权请勿转载。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科2771人已读 - 精选 喉白斑:哪种类型需要手术治疗?
近日,上海眼耳鼻喉科医院团队在Acta Oto-Laryngologica杂志上发表了有关喉白斑新分型方法及其相关治疗和预后的文章。研究跟踪了640例喉白斑病例,其中包括了保守治疗组和手术组。研究根据喉镜下声带白斑的外观提出了新的临床分型,依次为光滑平坦病变(图a治疗前和b治疗后)、光滑增生病变(图c治疗前和d治疗后)和疣状角化病变(图e治疗前和f治疗后),如下图:结果发现,绝大多数的光滑平坦病变经保守治疗治愈。而50%光滑增生病变虽经保守治疗,仍然进展为中重度不典型增生和癌。而87.8%疣状角化病变为中重度不典型增生和癌。而且从三种病变中位发病年龄分析,三种类型的喉白斑为疾病的不同进展阶段,可以从光滑平坦型,进展到光滑增生型,再到疣状角化型。因此,从以上研究可以知道,对于有增生突起的喉白斑病变,无论表面光滑还是疣状角化,都需要积极治疗,特别是疣状角化病变,需高度警惕原位癌的存在,手术时需注意快速冰冻切片以排除癌变,预留足够安全边界。最后,吸烟和胃酸返流是喉白斑最为重要的两个病因,需戒烟和制酸治疗,预防喉白斑的发生。Changjiang Li, Na Zhang, Shuyi Wang, Lei Cheng, Haitao Wu, Jian Chen,Min Chen & Fang Shi (2018): A new classification of vocal fold leukoplakia by morphologicalappearance guiding the treatment, Acta Oto-Laryngologica, DOI: 10.1080/00016489.2018.1425000
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科1530人已读 - 精选 喉显微激光手术与传统手术有什么优势
随着显微镜和非接触型CO2激光的使用,喉手术进入显微切割时代。与传统手术相比,显微镜的运用,首先在诊断上是一大进步。立体3D放大的图像,能很好地分辨声带息肉、囊肿、小结、乳头状瘤等疾病,而对于喉白斑、角化症及喉癌等容易混淆的疾病,显微镜下基本可以判断,结合高清内镜血管增强等功能,更能提升术中的诊断能力,做出即时处理。非接触型CO2激光可通过显微镜到达视野内的任何部位,只要看得到就切得了,因此可经口完成喉病变的精准切除。激光光斑可调整至0.2mm大小,可精细切除,既切得干净,对周围正常组织损伤也小。激光的切割作用可边切边止血,术中看得清。同时能量可调,保证切得深且彻底。因此,激光切除不仅精准,而且具有微创、彻底等特点。目前,喉显微激光手术不仅运用声带息肉、小结等良性病变的切除,而且在喉白斑等癌前病变,和喉癌等恶性肿瘤的切除中均具有明显的优势。经支撑喉镜使用CO2激光切除喉癌,主要使用在声带癌上,部分局限性声门上癌也可运用。这种手术方法具有放大的立体视野,切割精准,术中对病变安全边际判断准确的特点。同时,可以避免气管切开,术后住院时间短,创伤少、康复快的优势。目前,喉激光显微切除手术已经成为早期喉癌的首选治疗手段。而对于声带息肉、声带小结、喉乳头状瘤等良性病变的切除,激光显微切割对病变的把握更精准,切除精度达到零点几毫米级,保护正常声带组织不被切除,术后声音质量好、复发概率相对小。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科2795人已读 - 精选 小儿慢性咳嗽是哪般
为何有的儿童咳嗽难以治愈?主要是引起咳嗽的病因很多,如不能确诊并对症用药,不仅会延长治疗时间,还会延误病情。为了更多家长了解更多有关儿童咳嗽的知识,逸仙药师参考《中国儿童慢性咳嗽诊断与治疗指南(2013)》对引起儿童慢性咳嗽的原因及用药进行介绍: 儿童咳嗽分为急性咳嗽(病程在 2 周以内)、迁延性咳嗽(病程在 2-4 周)和慢性咳嗽(病程超过 4 周)。 儿童慢性咳嗽:咳嗽为主要或惟一的临床表现,病程 > 4 周、胸部 X 线片未见明显异常者。 儿童慢性咳嗽主要病因:中国儿童慢性咳嗽的前 3 位病因是咳嗽变异性哮喘、上气道咳嗽综合征和呼吸道感染后咳嗽,其他的病因有迁延性细菌性支气管炎、胃食管反流性、心因性咳嗽、过敏性(变应性)咳嗽等: 一、咳嗽变异性哮喘 咳嗽变异性哮喘(CVA):是引起我国儿童尤其是学龄前和学龄期儿童慢性咳嗽的最常见原因。 临床特征: 1、持续咳嗽 > 4 周,通常为干咳,常在夜间和(或)清晨发作,遇冷空气后咳嗽加重,临床上无感染征象或经过较长时间抗菌药物治疗无效; 2、支气管舒张剂(如丙卡特罗)诊断性治疗咳嗽症状明显缓解; 3、支气管激发试验提示气道高反应性; 4、有过敏性疾病病史,过敏原检测阳性可辅助诊断; 药物治疗:可予以口服β2 受体激动剂(如丙卡特罗、特布他林、沙丁胺醇等)作诊断性治疗 1-2 周。一旦明确诊断,则按哮喘长期规范治疗,选择吸人糖皮质激素(如布地奈德、氟替卡松)或口服白三烯受体拮抗剂(如孟鲁司特)或两者联合治疗,疗程至少 8 周。 二、上气道咳嗽综合征(UACS): 上气道咳嗽综合征是引起儿童慢性咳嗽第 2 位主要病因。各种鼻炎、鼻窦炎、慢性咽炎、腭扁桃体和(或)增殖体肥大、鼻息肉等上气道疾病均可能引起慢性咳嗽。 临床特征: 1、持续咳嗽 > 4 周,伴有白色泡沫痰(过敏性鼻炎)或黄绿色脓痰(鼻窦炎),咳嗽以晨起或体位变化时为甚,伴有鼻塞、流涕、咽干并有异物感和反复清咽等症状; 2、咽后壁滤泡明显增生,有时可见鹅卵石样改变,或见黏液样或脓性分泌物附着; 3、鼻咽喉镜检查或头颈部侧位片、鼻窦 X 线片或 CT 片可有助于诊断。 药物治疗:根据引起患儿慢性咳嗽的上气道不同疾病,采取不同的治疗方案: 1、过敏性(变应性)鼻炎:予以抗组胺药物、鼻喷糖皮质激素治疗,或联合鼻黏膜减充血剂、白三烯受体拮抗剂治疗。 2、鼻窦炎:予以抗菌药物治疗,可选择阿莫西林或阿莫西林 + 克拉维酸钾或阿奇霉素等口服,疗程至少 2 周,辅以鼻腔灌洗,选用鼻腔局部减充血剂或祛痰药物治疗。 3、增殖体肥大:根据增殖体肥大程度,轻-中度者可鼻喷糖皮质激素联用白三烯受体拮抗剂,治疗 1-3 个月并观察等待,无效可采取手术治疗。 三、呼吸道感染后咳嗽(PIC) 呼吸道感染后咳嗽是引起幼儿和学龄前儿童慢性咳嗽的常见原因。 临床特征: 1、近期有明确的呼吸道感染病史; 2、咳嗽持续 > 4 周,呈刺激性干咳或伴有少许白色黏痰; 3、胸部 X 线片检查无异常或仅显示双肺纹理增多; 4、肺通气功能正常,或呈现一过性气道高反应; 5、咳嗽通常有自限性; 药物治疗:PIC 通常具有自限性,症状严重者可考虑使用口服白三烯受体拮抗剂(如孟鲁司特)或吸入糖皮质激素等治疗。 四、迁延性细菌性支气管炎(PBB): PBB 是引起婴幼儿期和学龄前期儿童特异性慢性咳嗽的病因之一,曾有称其为化脓性支气管炎、迁延性支气管炎等,是指由细菌引起的支气管内膜持续的感染。引起 PBB 致病菌主要是流感嗜血杆菌和肺炎链球菌等,极少由革兰阴性杆菌引起。 临床特征: 1、湿性(有痰)咳嗽持续 > 4 周; 2、胸部高分辨 CT 片可见支气管壁增厚和疑似支气管扩张,但很少有肺过度充气,这有别于哮喘和细支气管炎; 3、抗菌药物治疗 2 周以上咳嗽可明显好转; 4、支气管肺泡灌洗液检查中性粒细胞升高和(或)细菌培养阳性; 药物治疗:予以抗菌药物,可优先选择阿莫西林-克拉维酸制剂或第 2 代以上头孢菌素或阿奇霉素等口服,通常疗程需 2-4 周。 这10种引起儿童慢性咳嗽的病因,家长看看属于哪一种? 五、特定病原体引起的呼吸道感染: 多种病原微生物如百日咳杆菌、结核杆菌、病毒、肺炎支原体和衣原体等引起的呼吸道感染也可导致小儿慢性咳嗽,一旦明确诊断,则归属特异性咳嗽。在我国,百日咳是一种被严重低估的小儿急性呼吸道传染病。 药物治疗:肺炎支原体和衣原体等引起的呼吸道感染可用阿奇霉素口服;病毒感染可给予具有抗病毒作用的口服中成药。 六、胃食管反流性咳嗽(GERC): 国内有报告胃食管反流性咳嗽占儿童慢性咳嗽的 4.7%。值得注意的是:长期咳嗽也可能导致儿童胃食管反流。 临床特征: 1、阵发性咳嗽最好发在夜间; 2、咳嗽也可在进食后加剧; 3、24 小时食管下端 pH 监测呈阳性; 药物治疗:主张使用促胃动力药多潘立酮,年长儿也可以使用质子泵抑制剂。改变体位取半卧位或俯卧前倾 30 度,改变食物性状,少量多餐等对 GERC 有效。 七、心因性咳嗽: 指南建议:儿童心因性咳嗽应在多发性抽动症除外,并且经过行为干预或心理治疗后咳嗽能得到改善时才能诊断,常见于学龄期和青春期的儿童。 临床特征: 1、年长儿多见; 2、日间咳嗽为主,专注于某件事情或夜间休息咳嗽消失,可呈雁鸣样高调的咳嗽; 3、常伴有焦虑症状,但不伴有器质性疾病; 治疗:可给予心理疗法。 八、非哮喘性嗜酸粒细胞性支气管炎(NAEB): 非哮喘性嗜酸粒细胞性支气管炎的特征是无气道高反应性,支气管舒张剂治疗无效,口服或吸入糖皮质激素治疗有效。 临床特征: 1、刺激性咳嗽持续 > 4 周; 2、胸部 X 线片正常; 3、肺通气功能正常,且无气道高反应性; 4、痰液中嗜酸粒细胞相对百分数 > 3%; 药物治疗:支气管舒张剂治疗无效,吸入或口服糖皮质激素治疗有效。 九、过敏性(变应性)咳嗽(AC): 临床上某些慢性咳嗽患儿,具有特应性体质,抗组胺药物、糖皮质激素治疗有效,但其又非支气管哮喘、咳嗽变异性哮喘或非哮喘性嗜酸粒细胞性支气管炎等,文献中将这类咳嗽称为过敏性(变应性)咳嗽。 临床特征: 1、咳嗽持续 > 4 周,呈刺激性干咳; 2、肺通气功能正常,支气管激发试验阴性; 3、咳嗽感受器敏感性增高; 4、有其他过敏性疾病病史,变应原皮试阳性,血清总 IgE 和(或)特异性 IgE 升高; 药物治疗:主张使用抗组胺药物、糖皮质激素治疗。 十、耳源性咳嗽:人群中 2%-4% 具有迷走神经耳支,当中耳发生病变时,迷走神经受到刺激会引起慢性咳嗽。耳源性咳嗽是儿童慢性咳嗽的一个少见原因。 儿童慢性咳嗽病因的复杂性和可变性,有些病因彼此间是有重叠的。研究报告表明多病因致慢性咳嗽患儿占总合格病例的 8.54%,尤其是上气道咳嗽综合征合并咳嗽变异性哮喘,占了多病因病例的 50.13%,其次是呼吸道感染后咳嗽合并上气道咳嗽综合征(26.10%)。 需要注意的是以上药品的使用需要在医生的指导下进行,不可自行自行购药使用。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科1522人已读 - 精选 扁桃体炎的诊治
近期门诊及好大夫网站上看了不少扁桃体炎的病例。发现大家的问题集中在以下几处,值得科普。因为扁桃体炎的发病以球菌多见,球菌存在于正常人口腔及咽腔中。因此无论急性扁桃体炎还是慢性扁桃体炎急性发作,均有个前提条件:即是机体抵抗力下降。例如受凉、上火、过度疲劳、烟酒过度、熬夜等。这个也是病友们可自我判断是否患扁桃体炎的一个比较重要的线索。扁桃体炎起病时,咽痛是最为明显的表现。疼痛部位常位于双侧咽侧、颌下区域。多有咽热辣感,严重者咽痛可向耳部放射。而由于咽部神经分布密集,急性期过后咽痛不明显时,其他症状例如异物感、阵发性咳嗽等各种感觉异常就为主要的表现。那么,扁桃体炎该如何治疗?对于初治病例,我个人提倡比较规范的抗感染治疗。由于扁桃体炎初始多为细菌和病毒混合性感染,因此在运用抗生素的同时,可能会增添清热解毒、抗病毒口服液等中成药的治疗。而由于绝大多数以球菌感染为主,我个人偏好用第二代头孢口服,进口药厂的工艺较好,药效较高,是我的首选。至于抗生素要吃多久,一般急性感染多3-6天,据病情调整。而急性化脓性扁桃体炎,疼痛剧且合并发热、进食差、头痛、精神萎靡或口服抗生素疗效差等情况,会给予静脉滴注抗生素,必要时加用糖皮质激素治疗。很多病友反映抗感染治疗差,我个人分析多数是因为抗生素使用不当,最常见的原因是一开始服药后好转,就停药,没有严格按照医生要求用药,另外一个是国内制药厂的抗生素药效要较进口厂家的差,当然这个是我个人体会,见仁见智。对于这类外院用药后疗效不明显的患者,我总当成初治病例,重新用药。最后一个问题:哪些情况下,扁桃体炎需要手术治疗?手术切除有什么危害?不手术又有什么危害?扁桃体切除术最常见的适应症就是慢性扁桃体炎反复发作。对于这个反复发作的定义一直没有一个标准,我个人界定为1-2个月咽痛一次,特别是每次发病合并发热、进食差、头痛等全身症状者,建议还是手术切除。因为长期反复的扁桃体炎发作,病灶的脱落抗原、毒素等可进入血液,循环至全身其他脏器,例如肾脏、心瓣膜、关节等,引起肾炎、心内膜炎、风湿病,影响全身健康。同时,目前虽然没有扁桃体炎致癌一说,但是临床工作中确实观察到一些长期扁桃体炎,在老年时发现淋巴瘤的病例,这也与目前较为热门的“炎症与肿瘤”调控学说相符。因此,对于反复发作的扁桃体炎,应该切除。因为,这种扁桃体已经不再是具有正常时抵抗病毒细菌入侵的防御器官,而是一个“叛变”的敌人。第二种常见的手术情况是扁桃体肥大影响呼吸、吞咽。例如我们常见的打鼾,肥大的扁桃体可挤压气道,导致气道缩窄,引起阻塞性睡眠呼吸障碍。这种情况是也是需要手术切除,以开大气道。另外一些情况需要手术,例如扁桃体炎合并扁周脓肿,或者考虑为扁桃体肿瘤者。最后讲一下扁桃体手术的危险。扁桃体手术最怕出现的情况是术后出血,但在目前技术及手术器械的进步的前提下,扁桃体术后出血的情况已经非常少了,大可放心。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科1867人已读 - 精选 用声过度引起的声带息肉
一36岁女性患者,为街道工作人员,平时讲话较多,且大声。以声嘶起病,持续两个多月。在外院以中医药治疗为主,嘱患者禁声却没执行。从以上先后三次的喉镜结果看,分析病情如下。 从喉镜看一开始没声带息肉,但有肌紧张性发音障碍,可能平时用声较多,方式不对。后面出现了声带息肉,说明一开始药物治疗并未缓解,不知是否还存在用声过度的情况。我们提倡以禁声及激素局部雾化吸入为主,与外院的方案不同。现在若息肉仍存在,还是要手术切除。要不然仍影响声门关闭,形成"发音过度用力-进一步声嘶-再用力"的恶性循环。手术以激光显微切除为佳。术后要禁声,必要时还要嗓音训练以纠正发音习惯,才可减少复发
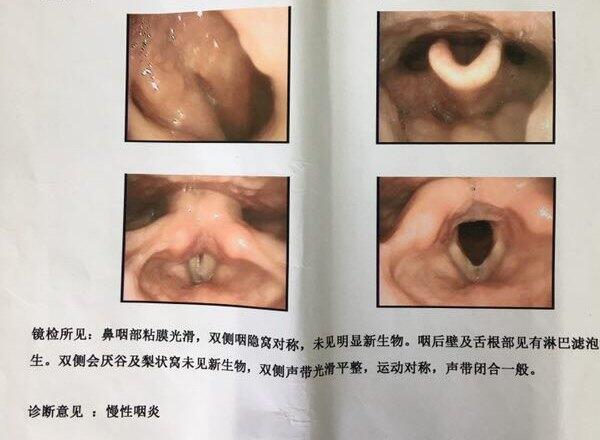 陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科1322人已读
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科1322人已读 - 精选 茎突综合症
茎突综合症以侧颈痛或颌下区痛为主,转颈或张口吞咽说话时加重。局部封闭可缓解提示可能就是这个病。确诊还需X线或CT以了解茎突长度及角度。确诊后以手术为主。我们科室已完成数百例内镜辅助下耳后小切口茎突截短术,较传统手术创伤少,基本无疤,截短效果好,可来咨询。总之,茎突综合症术前评估非常重要,合适病例才手术,以确保疗效
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科2436人已读 - 精选 婴幼儿鼾症腺样体肥大的处理
小庄是我的大学好友,作为儿科医生的她,最近她自己的小BB鼾症求诊于我,促使我检索了一下文献,觉得挺有意义,分享给大家。 小庄的二胎是个男孩,早产儿,现在1个多月大,出生后即常有鼻塞,需张口呼吸,但不至于影响吸乳。观察到几次明显的鼻塞及张口呼吸后,小庄打电话问我是否有年龄这么小的腺样体肥大,及后续的处理意见。 记得一次学术会议上,我听过武汉同济医院陈雄教授的一次课,他说他做过3个月龄的婴儿腺样体切除术。腺样体是人体咽淋巴组织的一个组成部分,医学也称咽扁桃体,而我们常所指的扁桃体为腭扁桃体。因此,腺样体出生即存在了,存在新生儿腺样体肥大的基础。 继而,我检索了英文文献,看到一篇较有意义的报道,现把结果提炼,分享给大家。 1、腺样体肥大是小儿鼾症的首要病因。 2、作者回顾了29例睡眠呼吸监测(PSG)确诊为小儿鼾症的病例,所有患儿为小于18个月的婴幼儿。 3、行腺样体切除的中位年龄为12.3个月,打鼾病史均数时间为6个月,因此说明有接近一半的小孩在6个月时即患腺样体肥大。 4、24%患者为早产儿。 5、最常见的症状是打鼾,其中72%小孩有睡眠呼吸暂停,69%睡眠不安多动,62%张口呼吸,38%小孩频繁憋醒。 6、接近60%小孩术后体重增加。 7、17%家长觉得小孩发育迟缓,而六成术后发育回复正常。 8、基本全部患儿术后症状缓解或消失,而26%小孩有症状复发情况。 [Obstructive sleep apnea syndrome due to adenotonsillar hypertrophy in infants. Greenfeld M, Tauman R, DeRowe A, Sivan Y. Obstructive sleep apnea syndrome due to adenotonsillar hypertrophy in infants. Int J Pediatr Otorhinolaryngol. 2003 Oct;67(10):1055-60.] 个人一点补充:现在我们临床工作中2岁多的小儿鼾症切腺样体的病例不再少见,对于症状明显,对睡眠影响明显及长期张口呼吸的小儿,需摒弃以前“腺样体扁桃体是免疫器官,不要轻易切”的观点,因为小儿鼾症不单影响小儿睡眠,影响发育,同时长期的张口呼吸引起腺样体面容,留下遗憾。另外,报道的这个病例均是睡眠监测确诊为鼾症的小儿(即为有1次以上的呼吸暂停情况),实际上,小儿单纯鼾症(没有呼吸暂停)的发病更为普遍,很多也需要手术治疗,值得注意。 最后,我给我同学的建议是,先用鼻用激素,观察至6个月大还无缓解,鼻腔足够大可以做纤维鼻咽镜检查,确诊即可手术。
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科2239人已读 - 直播回放 声嘶与喉癌
直播时间:2021年04月17日20:00主讲人:陈仁辉副主任医师中山大学孙逸仙纪念医院耳鼻喉科
 陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科268人已读
陈仁辉 副主任医师 中山大学孙逸仙纪念医院 耳鼻喉科268人已读





